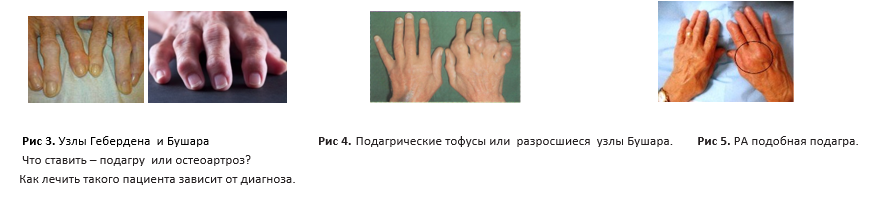
Подагра, обусловленная нарушением почечной функции и характером питания женщин среднего и пожилого возраста – артрозоподобный и ревматоидоподобный варианты подагрического полиартрита
Буленова С.А. к.м.н. Ph.D., ревматолог, ИП «Кабинет ревматолога Ph.D.» г. Алматы
Сейсембаев А.Ш. д.м.н., профессор Каз НМУ
УДК 616.72-002.78:616.61:616.39] - 055.2-053.88
В работе изложены собственные наблюдения клиники суставного синдрома пожилых пациенток на фоне снижения скорости клубочковой фильтрации (СКФ) почек и гиперурикемии. Исследования за июль - декабрь 2013 г. Результаты СКФ оценивались по стадиям «Хронической болезни почек» (ХБП, CKD – chronic kidney disease 2002 г). Гиперурикемией считался уровень мочевой кислоты выше 360 мкмоль/л (6 мг/дл) рекомендуемый Eular. Выявлено, что хронический пиелонефрит как причина ХБП приводит к артрозоподобной подагре, а диабетическая нефропатия - к ревматоидоподобной подагрической артропатии.
Ключевые слова: подагра/гиперурикемия, скорость клубочкой фильтрации, хроническая болезнь почек, остеоартроз, ревматоидный артрит, хронический пиелонефрит, диабетическая нефропатия .
Предполагаемый уровень подагры, обусловленной нарушением почечной функции в девять раз превосходит таковой классической подагры, обусловленной повышенным образованием мочевой кислоты – «Гипоэкскреторы» - 90% и «Гиперпродукторы» - 10%. Однако их популяционные показатели имеют противоположные данные - диагноз «подагра» клиницистами распознается чаще при ее классическом варианте, в патогенетическом механизме которой, чаще встречаемой у мужчин (по различным данным, соотношение м : ж от 7 : 1 до 19 : 1), повышенное поступление с пищей или эндогенное образование мочевой кислоты легко компенсируется адекватным выведением мочевой кислоты почками, обеспечивающим характерные для подагры 3 периода: острый подагрический приступ (артрит), «интервальная» подагра или рецидивирующий подагрический артрит и хроническая тофусная подагра. Поражение почек как результат классической подагры будет иметь место через много лет, а в дебюте острый приступ подагры за счет выделения за сутки здоровыми почками более 750—1000 мг мочевой кислоты прекращается уже через 3—7 дней, и больные, как писал в своих наблюдениях W. Osier, «могут брать призы на беговой дорожке» [1].
Подагра, обусловленная нарушением почечной функции встречается у женщин среднего, пожилого и старческого возраста и связана с перманентно прогрессированным снижением функции почек или недостаточным выделение мочевой кислоты - менее 700 мг в сутки. В следствие неизбежной гибели нефронов и гиперурикемии с последующим неминуемым отложением солей в суставах клиническая картина подагры, у женщин среднего, пожилого и старческого возраста просто не может иметь типичный классический характер, в единственном варианте описанный в медицинской литературе. С возрастом состояние деградации всех тканей сустава возникает не только в результате раннего развития склероза мелких сосудов суставных тканей, но прежде всего нефросклероза и снижения фильтрационной способности почек, и отложения липидов и кристаллов мочевой кислоты на суставных поверхностях. В основе такой подагры постоянная (перманентная) гибель нефронов, за счет чего подагрический процесс приобретает хроническое течение без промежутков ремиссии и при отсутствии исследований в этом направлении ее чаще распознают не как подагру, а как полиостеоартроз или даже ревматоидный артрит, в зависимости от локализации отложения кристаллов моноурата натрия, в соответствующих этим заболеваниям суставах – дистальных и проксимальных межфаланговых суставах кистей при артрозподобном поражении суставов, и пястнофаланговых – при ревматоидноподобном полиартрите.
Цель исследования – изучить этиопатогенетические причины, клинические особенности и трудности диагностики подагры, обусловленной нарушением почечной функции у женщин среднего, пожилого и старческого возраста в свете современных особенностей ее хронического и атипичного течения – артрозоподобного и ревматоидоподобного вариантов, особое значение придается клинико-анамнестическим данным и показателям ряда рутинных анализов, оказывающихся подчас более информативными и доказательными, чем многие инструментальные методы диагностики, не обеспечивающие необходимой специфичности картины.
Актуальность изучения этиопатогенетических причин, клинических особенностей и трудностей диагностики подагры, обусловленной нарушением почечной функции у женщин среднего, пожилого и старческого возраста обусловлена широкой распространенностью почечной недостаточности и классического кристаллического подагрического артрита. По индивидуальным статистическим данным отмечается рост этих заболеваний, но конкретно по M 10.3 подагре данные ограничены. В статистической структуре после остеоартроза второе место принадлежит классической подагре. Хотя по этиологической, клинической и прогностической значимости подагре, несомненно, должно принадлежать первое место, поскольку диагноз «первичный остеоартроз» пожилых людей, как правило, имеющих нефрологические проблемы, прозаичен, непонятен по патогенезу, и, вероятно, сам является подагрой, провоцированной снижением почечной фильтрации. Эти заболевания считаются основной проблемой гериатрической патологии суставов, и, оба, в народе объясняются «отложением солей» в них [1]. Распространенность подагрического полиартрита обусловленного нарушением почечной функции, по всей вероятности, должна быть равна распространенности самой почечной недостаточности, и из-за возможности присоединения остеопороза, часто осложняемого переломами, приводит к тяжелой смерти старых людей. Основной причиной атипичности труднодиагностируемой хронической, преимущественно женской подагры, кроме снижения почечной функции, является только пуриновое питание, без обильного употребления спиртных напитков, накануне приступа артрита, приводящего к развитию классической мужской подагры [2]. Фоном для развития подагры у женщин пожилого и старческого возраста в Казахстане в основном является повышенное потребление пуринов содержащихся в национальных мясных деликатесах, губительно влияющих как на суставы, так и на почки!
По статистическим данным число больных подагрой женщин обусловленной нарушением функции почек увеличивается только с возрастом, и частота классической подагры у мужчин и женщин к возрасту старше 60 лет становится эквивалентной. Это объясняется утяжелением мультиморбидной старческой патологии почек у женщин с одновременным увеличением уровня гипеурикемии, возрастающей к финальному отрезку жизни, достигающей кумулятивного уровня более чем 600 мкмоль/л и приводящей к распознаванию подагры у 305 человек из 1000 населения [2]. Динамика нарастания частоты подагры обусловленной нарушением функции почек с увеличением возраста обусловлена увеличением числа «факторов риска», способствующих проявлению этого заболевания. К числу факторов, определяющих большую распространенность подагры обусловленной нарушением функции почек в том числе среди лиц старшего возраста, относятся следующие:
- Отмечается неуклонный рост уровня хронической почечной недостаточности (ХПН) в мире. В России в последнее десятилетие ХПН регистрируется с частотой 100 — 600 человек на 1 млн населения, в США — 600-700; ежегодная заболеваемость составляет 50 - 100 новых случаев на 1 млн. населения [4]. В 1996—1998 г.г. количество взрослых больных с Терминальной ХПН на 1 млн. жителей составило 269 — 355 [5], в последнее десятилетие возрастало и в 2005 г. превысило 600 на 1 млн населения [5]. Существует связанное с возрастом повышение частоты встречаемости терминальной стадии ХПН - 680 случаев на 1 млн населения для пациентов в возрасте 65-74 лет.
- Увеличение доли латентного пиелонефрита у лиц пожилого и старческого возраста среди всех заболеваний почек – 15-25%. Анализ частоты этой патологии почек по десятилетиям (от 60 до 80 лет и старше) свидетельствует о прогрессирующем ее нарастании как у мужчин, так и у женщин – соответственно 12,6-25,6-36,4% и 19,4-22,4-29,6%. В этом возрасте почти в 80% случаев пиелонефрит является причиной, так называемой почечной смерти [6].
- Растет также доля одного из самых грозных осложнений сахарного диабета диабетической нефропатии (ДН) и у пожилых женщин с метаболическим синдромом она соответствует 34,2% случаев. Следует сказать, что диабетическая нефропатия при сахарном диабете (СД) I типа развивается чаще, нежели при СД II типа [7]. Однако, сахарный диабет II типа хотя более распространен, но, в связи с отсутствием микроальбуминурии (МАУ) в широком использовании, плохо выявляем. Характерной особенностью ДН является медленное развитие тяжелой патологии почки по типу диффузного или узелкового гломерулосклероза, при этом большую роль играет продолжительность основного заболевания (сахарный диабет). В индустриальных странах распространённость метаболического синдрома среди лиц старше 30 лет составляет 10—20 %, в США — 25 %. Считается, что метаболический синдром — болезнь людей среднего возраста и, преимущественно, женщин [8,9].
Трудностей диагностики начальных признаков подагры, обусловленной нарушением почечной функции у женщин среднего, пожилого и старческого возраста, к сожалению, обусловлены тем фактом, что в литературе прогрессирующая почечная недостаточность описана как клинически незаметно протекающий процесс, что к моменту появления симптоматики ХПН у большинства пациентов происходит потеря уже более 90 % почечной функции. Тогда как костно-суставная клиническая картина, обусловленная гипеурикемией и деминерализанией которые имеют место уже на первых этапах снижения функции почек, не берутся во внимание клиницистами, и диагностируются совершенно не объяснимые патогенетически, самостоятельные заболевания, такие как первичный остеоартроз и сенильный остеопороз.
Таким образом диагностические проблемы подагры M 10.3, имеют два направления. Первое связано с трудностями диагностики самой почечной недостаточности и приводящих к ней часто встречаемых нефрологических заболеваний – пиелонефрита и диабетической нефропатии, сопровождающихся иногда некомпенсированной артериальной гипертензией. Второе направление, определяется ревматологическими проблемами дифференсации старческой суставной патологией между подагрой и вторичным остеоартрозом, ревматоидоподобным подагрическим и ревматоидным полиартритами.
В свою очередь плохая диагностика недостаточности функции почек, связана с тем фактом, что для выявления хронической почечной недостаточности учитывается лишь уровнь креатинина и мочевины, показатели которые не отражают тяжести состояния, а наиболее информативные и надежные величины скорости клубочковой фильтрации (СКФ), вычисляемой по формуле Кокрофта-Голта и новая классификация по стадиям Хронической Болезни Почек (ХБП), предложеная американскими нефрологами(K/DOQI) в 2002 г., и получившими мировое признание в поликлиниках нашей страны еще не используются. «Хроническря болезнь почек» - ХБП, понятие значительно шире определения «хроническая почечная недостаточность» - ХПН, указывает на прогрессирование гибели нефронов в результате преобладания фибропластических процессов, приводящих к замещению функционирующих нефронов соединительной тканью и сморщиванию почек – единого механизма повреждения для всех хронических повреждений в почках, несмотря на многообразие этиологических факторов, призвано привлечь внимание врача уже на ранних этапах [4].
О несвоевременной выявляемости сниженной почечной функции в нашей стране говорит рост числа пациентов в терминальной стадии, когда СКФ менее 15 мл/мин, при этом нарастающая гипоксия всех тканей, ацидоз и интоксикацией продуктами нарушенного обмена, приводят к необходимости использования аппарата «исскуственная почка» – диализа. Со слов д.м.н., нефролога К. Кабулбаева «в Республике Казахстан за последние 10 лет число диализных центров в Казахстане увеличилось от 24 до 40 это более чем на 40%. Число пациентов на аппарате «искусственная почка» за последние 5 лет выросло на 300% - от 560 до 1608 человек!».
Многие хронические нефропатии пожилого и старческого возраста, длительное время остаются нераспознанными, что связано с существующим преувеличением клиницистами собственно «возрастного» фактора в ухудшении почечной функции. Несвоевременная диагностика почечных болезней у пожилых определяется в большей степени тем обстоятельством, что многие варианты поражения почек у них имеют «стертую» клиническую картину, хотя и почечная недостаточность при этом может развиваться драматически быстро. Следует также учитывать феномен «мультиморбидности» старческой почки, подразумевающей возможность сочетания нескольких хронических нефропатий (иногда трех и более) у одного человека [6,7,8, 9]. К хроническим нефропатиям наиболее часто всречающимся у пожилых женщин относятся латентно протекающий пиелонефрит и диабетическая нефропатия, обусловленная осложнением сахарного диабета 2 типа при четырехкомпонентном метаболическом синдроме.
Целевой результат дифференцировки суставного синдрома между первичным и вторичным остеоартрозом, ревматоидным и ревматоидоподобным подагрическим полиартритом, связан с положительным эффектом на проводимую терапию необходимую при этих заболеваниях.
Известно, что дефиниция остеоартроза – тяжелого заболевания опорно-двигательного аппарата, сопровождающегося поражением всех компонентов сустава, в первую очередь хряща, субхондральной кости, синовиальной оболочки, связок также определяет рост заболеваемости резко увеличивающемся с возрастом, достигая трети населения в пожилом и старческом возрастах, распространенность остеоартроза суставов кистей в европейских популяциях составляющей 10% лиц в возрасте 40-49 лет и 92% - в возрасте старше 70 лет (>90% у женщин и 80% у мужчин) [10]. Безуспешность в лечении остеоартроза с использованием достаточно большой группы препаратов, обладающих хондропротекторным действием, предполагают отсутствие первичного артроза как самостоятельной нозологической единицы, и нераспознанность в таких случаях подагры, обусловленной нарушением почечной функции. На долю остеоартроза, диагноза, которым терапевты прикрываются «как защитным зонтиком», когда пациент непонятен, приходится 69-70% в структуре всех ревматических болезней. Социальные потрясения, которые заболевание остеоартроз вызывает у пациента: резкое снижение двигательной активности приводящее к выраженному снижению уровня качества жизни, социальной дезадаптации, потере трудоспособности, а в крайних формах и способности к самообслуживанию, обусловлены не только его высокой распространенностью, но и тем фактом, что в настоящий момент без адекватного диагноза нет и достаточно эффективного патогенетического лечения этого заболевания. Общепринятый подход до определенного момента является сугубо симптоматическим (уменьшение воспалительных явлений в суставной сумке, лечение боли). При всем при этом до сих пор, а затем становится сугубо радикальным — удаление пораженного сустава с заменой его имплантатом.
В то же время важна диагностика вторичных артрозов, являющихся следствием своевременно невыявленных и непролеченных реактивных артритов (РеА), которая вплотную связана с поиском их этиологических причин и требует специальных дообследований - ИФА и ПЦР диагностики различных микроорганизмов. И, после соответствующих антибактериальных препаратов, применяемых в лечении РеА существует необходимость терапии вторичных артрозов и назначение хондропротекторных средств.
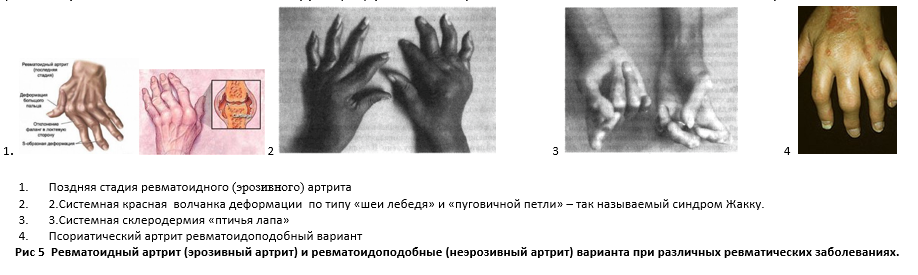
Ревматоидный артрит встречается в популяции лишь в 1% случаев, остается одной из наиболее тяжелых нозологических форм поражения суставов [11]. Ревматоидный артрит (РА) требует выкосодифференцированной точности, поскольку имеет много симулирующих его вариантов, и один из наиболее частых – ревматоидоподобный подагрический полиартрит. Аутоиммунный процесс при РА, приводящий к формированию эрозивного полиартрита пястно-фаланговых суставов (ПФС) кистей, к закрытию суставных полостей и инвалидизации требует своевременной базисной цитостатической терапии. При отсутствии своевременной диагностики ревматоидоподобного варианта подагры обусловленной нарушением функции почек в практике ревматологов происходит гипердиагностика ревматоидного артрита, явление однозначно опасное для здоровья подобных пациентов. Поскольку поспешный диагноз непременно влечет за собой назначение гормональных и цитостатических препаратов, в последствии обязательно подавляющих иммуннитет, и приводящих к обострению всех хронических очагов инфекции у пациентов, и так имеющих проблемы с почечной детоксикацией. Также при гипердиагностике РА последует закономерное назначение стероидной терапии, что несомненно пожилым людям, склонным к переломам из-за других причин остеопороза (менопаузы и снижением почечной функции) усилит потерю плотности костной ткани и увеличит число переломов.
В три, четыре раза по сравнению с общей популяцией растет распространенность почечных остеодистрофий ХПН что усугубляет трудности дифференциальной диагностики подагры, обусловленной нарушением почечной функции с ревматоидным артритом, поскольку сам ревматоидный артрит также сопровождается остеопорозом.
Чтобы определиться с диагнозом – подагра или ревматоидный артрит, и дальнейшей тактикой лечения, в классификации МКБ 10 для таких случаев существует конкретная «ячейка» - M06.9 ревматоидный артрит неуточненный.
Достоверный диагноз подагры устанавливается после выявления кристаллов моноурата натрия (МУН) (3-30 мкм, характерная иглообразная форма и оптические свойства — отрицательное двойное преломление луча) в синовиальной жидкости (СЖ) или в содержимом тофуса с помощью поляризационной микроскопии. [1,2]. Даже при отсутствии поляризационного микроскопа типичные клинические проявления классической подагры - интермиттирующее воспаление и острая атака с быстрым развитием выраженной боли, эритемы и воспаления, достигающие максимума в течение 6-12 часов, позволяют своевременно заподозрить подагру, т.к. отличаются высокой чувствительностью и специфичностью. В сравнении с классической подагрой моноартрита первого плюснефалангового сустава (ПлФС) артрозная деформация того же сустава - Hallux Valgus, внешне напоминает хронический подагрический артрит. Поиск кристаллов МУН, обеспечивающий достоверный диагноз, из-за отсутствия самой СЖ в первом ПлФС при Hallux Valgus не осуществим. Поэтому долгие годы пациенты с атипичной хронической подагрой остаются без достоверного диагноза.
Диагностика гиперурикемии и метаболического ацидоза приводящих к подагре M10.3, страдает в таких же катастрофических масштабах, как и диагностика самой почечной недостаточности. Ранее гиперурикемией считали уровень мочевой кислоты выше 420 мкмоль/л, основываясь на точке супернасыщения сыворотки уратами, при которой начинают образовываться кристаллы МУН. Европейская лига по борьбе с ревматизмом рекомендует считать гиперурикемией уровень мочевой кислоты выше 360 мкмоль/л (6 мг/дл), что основано на результатах исследований, продемонстрировавших 4-кратное повышение риска развития подагры у мужчин и 17-кратное у женщин при превышении указанного уровня сывороточной мочевой кислоты [2]. Кратковременность гиперурикемии за счет быстрого откложения МУН в суставах и почках (сначала в виде солей, далее в виде камней), и «нормолизация» уровня мочевой кислоты в крови, также способствуют затруденной диагностики подагры обусловленной нарушением почечной функции.
Таким образом длительно единственным клиническим проявлением снижения почечной функции является костно-суставной синдром, а именно остеопороз и гиперурикемия с поражением суставов в виде отложения красталлов МУН в них, то есть – подагрой. В свою очередь клинические проявления подагры, обусловленной нарушением почечной функции зависят от темпа снижения СКФ и уровеня гипеурикемии и несомненно связанны с формы и скоростью прогрессирования патологических процессов в почках: от умеренного снижения СКФ при пиелонефрите, приводящих к артрозоподобной подагре, до быстрого снижения СКФ – при диабетической нефропатии, способствующей развитию ревматоидоподобного подагрического полиартрита.
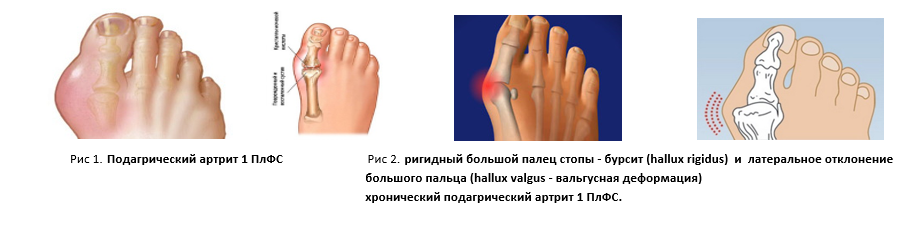
При ХБП с исходной локализацией патологического процесса в почках, а чаще всего – это именно латентно протекающий нелеченный хронический пиелонефрит у пожилых женщин, подагра имеет артрозоподобный вариант. Однако, вместо M10.3 подагры, обусловленной нарушением почечной функции, официально в ревматологии выставляется диагноз первичный остеоартроз с различными его вариантами – M15.1 узлы Гебердена (с артропатией), M15.2 узлы Бушара (с артропатией), M17.0 первичный гонартроз двусторонний, M18.0 первичный артроз первого запястно-пястного сустава двусторонний, (M20.2) ригидный большой палец стопы (hallux rigidus) и латеральное отклонение большого пальца (hallux valgus).
При ХБП в виде диабетической нефропатии, постепенно приводящей к развитию тяжелой патологии почки по типу диффузного или узелкового гломерулосклероза, отложение кристаллов МУН отмечается уже в ПФС кистей, при этом подагра приобретает ревматоидоподобный вид, но вместо подагры, обусловленной нарушением почечной функции, клиницистами часто выставляется диагноз ревматоидный артрит.
Клинический материал и методы исследования. В частном кабинете ревматолога ИП «Кабинет ревматолога Ph.D.» г. Алматы на базе частного медицинского центра ТОО «PHARMA ltd» проведен анализ 32 больных в возрасте от 40 до 86 лет. Критерием для включения больных в исследование было: гиперурикемия выше 340 мкмоль/л и наличие патологии почек и суставного аппарата с клиникой артроз/артрита и ревматоидного артрита. Средний возраст пациентов составил 56,6 лет, 5 (15,6%) мужчин и 27 (84,4%) женщины.
В зависимости от клинических проявлений обследованные пациенты были распределены в 2 группы (табл. 1).
1-ю группу составили 23 больных с клиникой остеоартроза (средний возраст 62,0 лет), 2-ю группу – 9 больных с клиникой ревматоидного артрита (средний возраст 67,5 лет).
Таблица 1
Распределение больных с суставным синдромом по клиническим проявлениям остеоартроза и ревматоидного артрита и по полу.
|
Группы больных |
Клинические проявления |
Мужчины |
Женщины |
Всего |
|||
|
In |
% |
In |
% |
In |
% |
||
|
1
|
Остеоартроза |
4 |
12,5 |
19 |
59,4 |
23 |
71,9 |
|
2 |
Ревматоидного артрита |
1 |
3,1 |
8 |
25,0 |
9 |
28,1 |
|
Итого |
|
5 |
15,6 |
27 |
84,4 |
32 |
|
Уровень скорости клубочковой фильтрации (СКФ) рассчитывался по формуле Кокрофта-Голта [4] с использованием только одного лабораторного теста - концентрации креатинина сыворотки и ряда других переменных: возраст (годы), вес (кг) и пол:
СКФ = (140-Возраст (в годах))*вес (в кг)* К (0,85 – жен; 1 - муж)/креатинин (мкмоль/л)*0,82
Результаты СКФ оценивались по стадиям «Хронической болезни почек» (ХБП, CKD – chronic kidney disease), [6]
Стадии Хронической Болезни Почек:
|
1 |
Повреждение почек с нормальной или повышенной СКФ |
120 мл/мин более |
|
2 |
Повреждение почек с лёгким снижением СКФ |
60 – 89 мл/мин |
|
3 |
Умеренное снижение СКФ |
30 – 59 мл/мин |
|
4 |
Выраженное снижение СКФ |
15 – 29 мл/мин |
|
5 |
Почечная недостаточность |
менее 15 мл/мин (терминальная) |
Также учитывались все компоненты метаболического синдрома: избыток массы тела или ожирение, артериальная гипертензия, сахар крови, уровень липидов сыворотки. Индекс массы тела (ИМТ) рассчитывался по формуле: ИМТ = масса тела (кг) / [рост (м)]2 [8] .
Состояние почек оценивалось по общему анализу крови, общему анализу мочи, уровню мочевой кислоты, микроальбуминурии (МАУ), сывороточнму креатинину, СКФ, УЗИ почек, бактериальному посеву мочи и по инновационному методу URIN SYSTEM Plus – системе для подсчета общего количества бактерий мочевого тракта, их предварительной идентификации и определения чувствительности.
Индекс Массы Тела для определения степени ожирения и степени риска сердечно-сосудистых осложнений.
|
Состояние массы тела |
ИМТ |
риск сопутствующих болезней |
|
нормальная масса тела |
18,5-24,5 |
обычный |
|
лишняя масса тела |
25-29,9 |
повышенный |
|
ожирение 1-й степени |
30-34,9 |
высокий |
|
ожирение 2-й степени |
35-39,9 |
очень высокий |
|
ожирение 3-й степени |
> 40 |
чрезвычайно высокий |
Для выявления ревматоидного артрита (РА), реактивного артрита (РеА), остеопороза (ОП) использовались показатели: С-реактивный белок (СРБ), ревматоидный фактор (РФ), антитела к циклическому цитруллиновому пептиду (АЦЦП), денситометрии, иммунноферментного анализа (ИФА) на бруцеллез, хламидии, иерсиниоз; полимеразной цепной реакции (ПЦР) кала на кампилобактер, хеликобактер; R-графия и магнитно-резонансной томографии (МРТ) суставов.
Результаты и их обсуждение. Подагрический артрит, обусловленный нарушением почечной функции, был выявлен у 23 (71,9%) пациентов среднего и пожилого возраста, пролеченных в ИП «Кабинете Ревматолога Ph.D.» г. Алматы за 2013 г. был диагностирован на основании жалоб, анамнеза, осмотра, результатов клинико-лабораторных методов исследования, с выявлением синдрома почечной недостаточности, гиперурикемии суставного синдрома с положительной динамикой после проведенного противоподагрического лечения.
У 19 пациентов – 82,6% (табл 2) (средний возраст 61,1 год), из которых 4 мужчин и 15 женщин достоверно установлена артрозоподобная подагра, обусловленной снижением почечной фильтрации с отложением кристаллов МУН в суставах кистей (межфаланговых проксимальных и дистальных), коленных, лучезапястных, плечевых и т.д., некоторые из них много лет без эффекта принимали хондропротекторы по поводу официально диагностированного полиостеоартроза.
Суставная патология диагностированной подагры имела клинику по типу гонартроза у 15 (78,9%) человек, артроза мелких суставов кистей у 8 (42,1%) пациентов (рис 2.), у 4 наблюдаемых имело место сочетание поражения коленных суставов с вовлечением в воспалительный процесс суставов кистей или стоп, у 1 (5,3%) пациентки наблюдалось только покраснение и боль в 1ПлФС стопы (Hallux valgus)(рис 3) .
Реализация хронической атипичной подагры по типу остеоартроза у пациентов пожилого и старческого возраста была результатом пиелонефрита у 11 (57,9) человек: обострения хронического воспалительного процесса у 7 человек – 63,6% , хронического латентного течения у 4 наблюдаемых (36,4%) с нормальными показаниями ОАМ, но положительными результатами бактериологического посева мочи. У 4 (36,4%) отмечен осложненный пиелонефрит МКБ почек, по поводу чего одна из пациенток перенеста нефроэктомию в анамнезе.
Таблица 2
Распределение больных с суставным синдромом по полу и по клиническим вариантам первичной подагры, обусловленной нарушением почечной функции.
|
Группы больных |
Клинические варианты подагры |
Мужчины |
Женщины |
Всего |
|||
|
In |
% |
In |
% |
In |
% |
||
|
1
|
Артрозоподобный |
4 |
17,4 |
15 |
65,2 |
19 |
82,6 |
|
2 |
Ревматоидоподобный |
1 |
4,3 |
3 |
13,0 |
4 |
17,4 |
|
Итого |
|
5 |
21,7 |
18 |
78,3 |
23 |
|
Кроме хроничесого пиелонефрита (ХПн), наблюдаемого у 11 пациентов (у 10 женщини 1 мужчины) снижению фильтрационной способности почек способствовала артериальная гипертензия, выявленная также в 57,9% случачаях у 11 пациентов - (4 мужчин и 7 женщин). У 3 (15,8%) из наблюдаемых женщин имели место обе причины - артериальная гипертензия и хронический пиелонефрит т.е. отмечалась мультиморбидность причин для развития ХБП. Поскольку артериальная гипертензия (АГ) учитывается не только как компонент метаболического синдрома, но и как причина вторичного заболевания почек, приводящая к гибели нефронов и обуславлтвающая в дальнейшем отложение кристаллов МУН в суставах.
Таблица 3. Структура диагностированного хронического пиелонефрита и артериальной гипертензии по стадиям при артрозоподобной подагре.
|
|
ХПн |
ХПн/АГ |
АГ |
Итого |
|||||
|
|
In |
% |
In |
% |
In |
% |
In |
% |
|
|
мужчин |
1 |
20 |
|
|
4 |
80% |
5 |
26,3 |
|
|
женщин |
7 |
50 |
3 |
21,4 |
4 |
28,6 |
14 |
73,7 |
|
|
Всего женщин с пиелонефритом |
10 (71,4 %) |
|
|
||||||
|
Всего женщин с гипертензией |
|
|
7(50%) |
||||||
|
Всего |
8 |
42,1 |
3 |
15,8 |
8 |
42,1 |
19 |
||
По половому признаку ХПн чаще выявлялся у женщин - 10 человек или в 71,4% случаев и лишь у 1 мужщины в 5,3% случаев. Тогда как артериальная гипертензия наблюдалась у всех 4 наблюдаемых с артрозоподобным синдромом мужчин - т.е. в 100% случаев и у 7 женщин - т.е. в 46,7 % случае. Артериальная гипертензия распределена по стадиям следующим образом: 1 стадия – 5 человек, 2 и 3 стадии по 3 пациента.
Из указанных 7 пациентов в таблице №4 с первой стадией ХБП только у 2 наблюдалась нормальная скорость клубочковой фильтрации, остальные 5 человек имели повышение СКФ, которое обусловлено включением резервных почечных нефронов в работу. Однако, как правило, после этой стадии отмечается быстрая гибель числа работающих нефронов и увеличение стадии ХБП. Средний уровень гиперурикемии у мужчин с артрозоподобным вариантом подагры был – 415,8 мкмоль/л, у женщин – 377,7 мкмоль/л.
У одной пациентки с 2-х сторонним гонартрозом и нормальными показателями СКФ (107 мл/мин) уровень мочевой кислоты был отмечен на границе – 342 мкмоль/л, т.е. был чуть меньше гиперурикемии по Eular – 360 мкмоль/л. По-видимому, это связано с тем, что после кристаллизации при нормальной или повышенной работе почек МУН частично откладывается в суставах , частично выводится из организма через почечные фильтры и поэтому нормолизуется в крови.
Таблица 4. Структура диагностированной ХБП по сдадиям при артрозоподобной и ревматоидоподобной вариантах подагры
|
|
Клинические варианты подагры |
Артрозоподобный
|
Ревматоидоподобный |
Всего |
|||
|
In |
% |
In |
% |
In |
% |
||
|
1 |
Повреждение почек с нормальной или повышенной СКФ |
7 |
30,4 |
2 |
8,7 |
9 |
39,1 |
|
2 |
Повреждение почек с лёгким снижением СКФ |
6 |
26,1 |
- |
- |
6 |
26,1 |
|
3 |
Умеренное снижение СКФ |
6 |
26,1 |
2 |
8,7 |
8 |
34,8 |
|
4 |
Выраженное снижение СКФ |
- |
- |
- |
- |
- |
- |
|
5 |
Терминальная почечная недостаточность |
- |
- |
- |
- |
- |
- |
|
|
Итого |
19 |
82,6 |
4 |
17,4 |
23 |
|
Еще у одной из пациентки с удовлетворительной работой почек и нормальным уровнем СКФ – 108 мл/мин, артрозоподобная подагра установлена по единственному суставному проявлению - Hallux valgus (см рис 3). Отмечена положительная динамика после проведенной противоподагрической диеты.
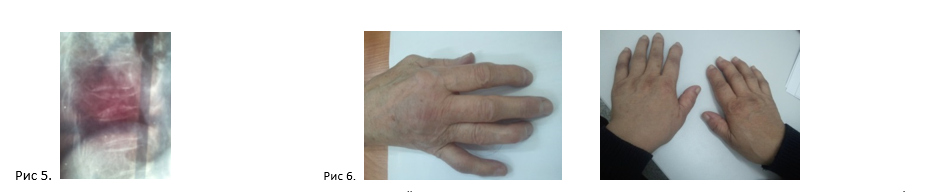
Рис 1. Остеопороз ХБП, Т индекс денситометрии – - 3,8 осложненный переломом тел 8 и 10 грудных позвонков у пациентки 77 лел: креатинин 70 мкмоль/л, СКФ 47 мл/мин, Хронический пиелонефрит, ХБП 3 стадия – умеренное снижение. В общем анализе мочи протеинурия (следы) и лейкоцитурия (скопления до 30 в п/з), (собственные наблюдения).
Рис 2. Артрозоподобный подагрический артрит: узелки Гебердена и Бушара.
Пациенткам по 71 и 74 года обе с СКФ 44 мл/мин, креатинин – 87 и 91 мкмоль/л, уровень мочевой кислоты по 360 и 337 мкмоль/л, с латентной формой
хронического пиелонефрита. Официальный диагноз – остеоартроз, (собственные наблюдения);
Средние значения лабораторных величин у пациентов с артрозоподобным вариантом подагры были следующими: СОЭ 24 мм/час, холестерин 6,2, ТГ -1,7, сахар 5,5 причем у 4 женщин показатели глюкозы превышали порогового для диабета значения 6,1 ммоль/л и были: 6,4 и 7 ммоль/л, но гипергликемия у наблюдаемых женщин была выявлена впервые, а диагноз СД еще не установлен.
Течение подагрического артрозоподобного артрита у 9 (47,4%) пациентов было отягощено повышением массы тела – ИМТ 27-28, у 6 (31,6%) человек ожирением – ИМТ 31-34. Лишь у 4 из 19 (21,1%) пациентов ИМТ вес был в пределах нормы 22-25.

Рис 3. Ригидный большой палец стопы - подагрический бурсит (hallux rigidus) эффект от 2 недельного лечения противоподагрической терапией.
У 4 пациентов – 17, 4% случаев, (табл 2) из которых 3 женщины и 1 мужчина, средний возраст 59,5 лет, диагностирован ревматоидоподобный вариант подагрического полиартрита, который развился на фоне снижения почечной фильтрации вследствие диабетической нефропатии, выявленной с помощью МАУ. У всех 4 пациентов сахарный диабет имел различную этиологию.
У женщины 71 года с нормальным весом с 20 летнего возраста установлен СД 1 типа и около 7 лет пациентку беспокоит ревматоидоподобный полиартрит с ульнарной девиацией (рис 4), диабетическая нефропатия с ХБП III ст (СКФ 44 мл/мин) и гиперурикемией - 360 мкмоль/л, артериальной гипертензией (АГ) 2 ст, риск 4 – хронической сердечной недостаточностью (ХСН) 2б и анемией ХБП.
У двоих пациентов из которых 1 мужчина и 1 женщина, выявлен 4-х компонентный метаболический синдром: 1) ожирение 1ст с ИМТ 34 и 31, 2) сахарный диабет 2 типа, 3) ИБС/гиперхолестеринемия - 6,5 и 7,3 ммоль/л соответственно, 4) АГ 3 ст с риском 4 - ХСН 2б у обоих. У мужчины в анамнезе постинфарктный кардиосклероз (ПИК) - инфаркт миокарда перенес в 2007 г. У женщины остеопороз ХПН осложненный переломом ступни в 2005 г. Ревматоидоподобный вариант подагры развился на фоне диабетической нефропатии с ХБП - III и I стадиями соответственно: СКФ умеренно снижена у мужчины до 33 мл/мин, а у женщины отмечено повышение СКФ до 141 мл/мин. Гиперурикемия была выявлена у обоих – 427 и 410 мкмоль/л, соответственно.
Еще у 1 пациентки сахарный диабет развился на фоне Helicobacter pуlory (HP) ассоциированного панкреатита из-за многолетнего недиагностированного HP-зависимого гастродуоденита, приведшего к осложнению также гепатобилиарной системы с развитием холестатического гепатита. У данной пациентки диабетическая нефропатия с 1 стадией ХБП и повышенными показателями СКФ – 128 мл/мин проявлялась скрытым отечным синдром и увеличением массы тела - ИМТ 31 без внешних признаков ожирения, и гипеурикемий – 347,6 мкмол/л.
Наши наблюдения на практике подтверждают, что чем ниже СКФ: 44 мл/мин у женщины с СД 1 типа и 33 мл/мин у мужчины с СД 2 типа; и выше уровень ХБП - 3 ст у обоих пациентов, тем выраженней деформация суставов кистей (табл 4, рис 4 и 5). Отложение кристаллов МУН в пясто-фаланговых суставах и формирование ревматоидоподобного артрита прогрессировал тем быстрее, чем выше был темп склерозирования почечной паренхимы, свойственный диабетической нефропатии.
Тогда как обеих женщин - с СД 2 типа и с HP-ассоциированным панкреатитом, беспокоили только легкая припухлость в области пястнофаланговых суставов и их тугоподвижность, поскольку функциональные нарушения почечной фильтрации были невыражены, выявлена 1 ст ХБП со скоростью клубочковой фильтрации – 141 и 121 мл/мин. У пациентки с длительным Нр-ассоциированным гастродуоденитом осложненным патологией печени, нарушения в системе гемостаза сопровождали суставной синдром изменением цвета кожи кистей рук и лица по типу синдрома Рейно.
Следует отметить, что значительное превалирование артрозоподобного варианта - 82,6% над ревматоидоподобным вариантом подагры - 17,4% (таблица 2), обусловоено превалированием в структуре заболеваний почек пиелонефрита с АГ (71,4%) над диабетической нефропатией (17,4%).
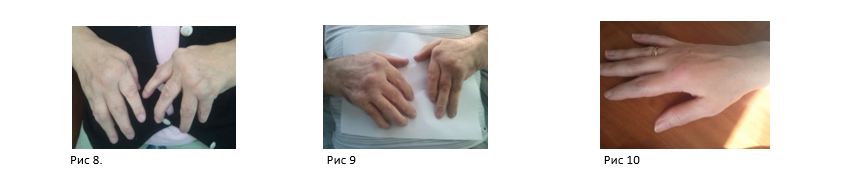
Рис 4. Ревматоидоподобный подагрический артрит при сахарном диабете 1 типа
- у женщины 71 года – диабет 1 тип с 20 лет: креатинин 87 мкмоль/л, СКФ 44 мл/мин, мочевая кислота 360 мколь/л,сахар крови 8,2 ммоль/л), (собственные наблюдения);
Рис 5. Ревматоидоподобный подагрический артрит при сахарном диабете 2 типа
- у мужчины 60 лет – диабет 2 типа и метаболический синдром: креатинин 192 мкмоль/л, СКФ 42 мл/мин, мочевая кислота 427 мколь/л, сахар крови 6,5 ммоль/л, ИМТ 31 – ожирение 1 ст., АГ III, риск IV – ПИК, ИМ 2007 г., МКБ, обострение хр. пиелонефрита, (собственные наблюдения);
Рис 6. Ранний достоверный РА РФ 42,3, АЦЦП – резко положит, ПЦР кал на campylobacter jejuni положительный.
Из 9 пациентов с клиникой ревматоидного артрита у 5 (55,6%) женщин (средний возраст 48 лет) был выявлен достоверный ревматоидный артрит с высокими титрами РФ и АЦЦП (рис 6). Суставной дебют отмечался в более раннем возрате, и соответствовал 27 годам, тогда как подагрически артрит начинается гораздо позже – в наших исследованиях средний возраст дебюта подагры М10,3 составил 45 лет. У 3 (60%) имелась вторичная подагра, причем у 2 из них имела место выраженная гиперурикемия – 560 и 432 мкмоль/л, на фоне нормальной и повышенной стадий ХБП, и, еще у 1 пациентки умеренная гиперурикемия – 316 мкмоль/л, на фоне ХБП II ст. Но подагрический артрит пациенток рассматривался как вторичный процесс на фоне аутоиммунного ревматоидного артрита.
У 4 (17,4) женщин из 23 пациентов с клиникой остеоартроза выявлены другие причины костно-суставного патологии. У одной пациентки с 3 стадией ХБП боли были связаны с осложненым остеопорозом. застарелым переломом тел грудных позвонков Th8-10 (см рис 1.) без гиперурикемии. У второй с клиникой левостороннего коксартроза и болями в спине был выявлен бруцеллез. У третьей пациентки приступы болей в коленных суставах были связаны с псевдоподагрическим артритом. Еще у одной ятрогенный стероидный диабет, с тяжелым остеопорозом в 3 местах осложненый переломами ребер, стероидным гастритом, с массивными подкожными кровоизлияниями из-за возникших нарушений в системе гемостаза и Кушингоидом, связанный с неправильной многолетней стероидной терапией бруцеллезного артрита коленного сустава.
Таким образом, распространенность подагры, обусловленной нарушением почечной функции или «Гипоэкскреторов» должна соответствовать распространенности самой почечной недостаточности, т.к. с возрастом почти синхронно повышается частота встречаемости хронических нефро- и артропатий. Латентно протекающий пиелонефрит, артериальная гипертензия и диабетическая нефропатия, как производное сахарного диабета 2 типа – наиболее часто всречающиеся причины хронических нефропатий у пожилых женщин. Возможность сочетания нескольких хронических нефропатий (иногда трех и более) у одного человека подразумевает «мультиморбидность» старческой почки [6], усугубляющих также и суставную патологию. С возрастом постепенно появляются проблемы с мобильностью и передвижением пожилых людей, известно, что кроме хронических нефро- и артроратий, их создает остеопороз ХПН, дающий частые переломы костей, приводящий в последствие к длительной прикованности к постели и тяжелой смерти. Поэтому прогрессирующая почечная недостаточность просто не может быть клинически незаметно протекающим процессом, и потеря более 90 % почечной функции и появления поздней симптоматики ХПН в виде интоксикационных признаков у большинства пациентов происходит по причине низкой выявляемости начальных стадий ХБП. Что связано с малым использованием новой классификации ХБП без подсчета СКФ, и, самое главное, отсутствием описания клинических проявлений начальных стадий нарушений почечной функции. Костно-суставная клиническая картина стандартно диагностируемая клиницистами у пожилых людей в виде прозаичного первичного остеоартроза и сенильного остеопороза, скорее является подагрическим артритом и остеопорозом ХПН, т.к. в основе развития имеются гипеурикемия и деминерализация обязательно наблюдаемые у пожилых людей при снижении функции почек. Отсюда длительно единственными клиническими проявлениями снижения почечной функции на ранних этапах являются – гиперурикемия/подагра M10.3 и остеопороз (по классификации МКБ 10 подагра обусловленная нарушением почечной функции - M10.3). В свою очередь клинические проявления M10.3 подагры, зависят, от темпа снижения СКФ, уровня гипеурикемии и, несомненно, связанны с формой патологических процессов в почках. Нами отмечено, что умеренное снижение СКФ происходит при пиелонефрите и это приводит к отложению криссталов МУН в межфаланговых и коленных суставах и развитию артрозоподобной подагры, узелков Гебердена, Бушара, halluxа, гонартроза. Быстрое снижение СКФ отмечается при диабетической нефропатии при этом происходит отложение кристаллов МУН в ПФС и развивается ревматоидоподобный подагрический артрит.
В Казахстане причиной учащающей развитие M10.3 подагры у женщин пожилого и старческого возраста нередко является несбалансированное питание и годами повышенное потребление пуринов содержащихся в национальных мясных деликатесах, приводящих также к прогрессированию почечной недостаточности.
Трудности распознавания атипичной подагры обеспечили длительное существование первичного остеоартроза, а применение хондропротекторов не ликвидирующих суставные проблемы, приводит к потере времени, средств и здоровья многих людей. В то же время терапия хондропротекторами вторичных артрозов после соответствующих антибактериальных препаратов используемых в лечении реактивных артритов, дает свои положительные результаты.
Воспаление в ПФС суставах, считающееся «визитной карточкой» ревматоидного артрита лежит в основе гипердиагностики РА и заканчивается, из-за неоправданного назначения цитостатиков и гормональных противовоспалительных препаратов, ятрогенными заболеваниями – иммуннодефицитом с частыми инфекциями, стероидным диабетом, гастритом, остеопорозом, артериальной гипертензией и Кушингоидом. Тогда как терапия при своевременной диагностике ревматоидоподобного подагрического артрита – производного наиболее частой метаболической эпидемии 21 столетия - сахарного диабета 2 типа, и его осожнения – диабетичекой нефропатии, с быстро развивающимся гломерулосклерозом и увеличением стадии ХБП, безопасна, актуальна и очень эффективна, т.к. основывается на нормолизации веса, состояния почек и множественных, свойственных диабету, метаболических нарушений. Однако, надо помнить, что также имеет место возможность сочетания аутоиммунного ревматоидного артрита с подагрой в том числе, обусловленной нарушением функции почек, так как у пациентов с наследственными ревматическими заболеваниями метаболические процессы протекают с той же закомерностью, что и у обычных людей. Учитывать необходимо и полиэтиологичность самого сахарного диабета, что кроме диабетов 1 и 2 типов, причинами СД могут быть различные поражения поджелудочной железы, такие формы панкреатита как алкогольная, Helicobacter pylory ассоциированная и др.